Πατήστε ΕΔΩ για να εκτυπώσετε
Οστεοπόρωση – Γενικό πρόβλημα, ατομική θεραπεία
01/06/14 Εγκυκλοπαίδεια υγείας,Η ΤΡΙΤΗ ΗΛΙΚΙΑ,ΥΓΕΙΑ,ΥΓΕΙΑ - TOP STORY
Του Δημητρίου Παπαχρήστου*
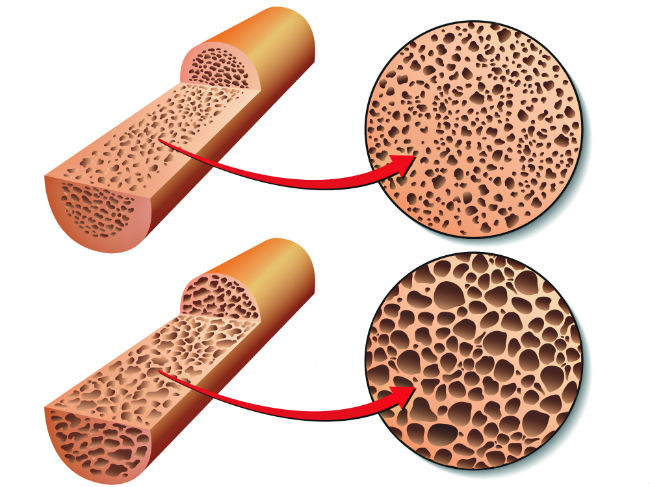
Η οστεοπόρωση είναι μεταβολική πάθηση των οστών, που χαρακτηρίζεται από μειωμένη οστική μάζα και διαταραχή της μικροαρχιτεκτονικής των οστών, με συνέπεια την ευθραυστότητά τους και την επιρρέπεια σε κατάγματα.
Λειτουργία των οστών
Τα οστά συναρμολογούν τον σκελετό του σώματος. Επιπλέον, αποτελούν αποθήκη αλάτων ασβεστίου και φωσφόρου και φιλοξενούν τον μυελό των οστών, τον κύριο αιμοποιητικό ιστό. Η λειτουργία του οστίτη ιστού επιτυγχάνεται με τη συνεργασία τριών ειδών κυττάρων:
α) των οστεοβλαστών που απαντώνται στην επιφάνεια των οστικών κοιλοτήτων και παράγουν το οστεοειδές, ρευστό υλικό που περιέχει κολλαγόνο. Ο εμπλουτισμός του με άλατα ασβεστίου (Ca++) και φωσφόρου (P) στη μορφή του υδροξυαπατίτη δίνει την αναγκαία σκληρότητα στο υλικό. β) των οστεοκλαστών που απαντώνται στο ίδιο μέρος και αποδομούν τον οστίτη ιστό γ) οστεοκυττάρων που βρίσκονται εντός της οστικής μάζας επιτελώντας το έργο της διατήρησης του οστού.
Ο οστικός μεταβολισμός υπόκειται σε ορμονικό έλεγχο. Τουλάχιστον τρεις ορμόνες ευθύνονται για τον μεταβολισμό Ca++: α) Η παραθορμόνη (PTH), που παράγεται από τους παραθυρεοειδείς αδένες. Με τη δράση της στους οστεοκλάστες απελευθερώνεται Ca++ από τα οστά προς το αίμα. Επίσης, δρώντας στον νεφρό αναστέλλει την έξοδο Ca++ στα ούρα και μετατρέπει τη βιταμίνη D (vit D) από μη ενεργό σε ενεργό μόριο. β) Η vit D προάγει την απορρόφηση Ca++ και P στο έντερο και δρώντας στο οστούν απελευθερώνει επίσης Ca++ προς το αίμα, αλλά επίσης συνθέτει οστούν. γ) Η καλσιτονίνη, που παράγεται από τα C κύτταρα του θυρεοειδούς, αναστέλλει την αποδόμηση οστού. Επίσης, άλλες ορμόνες έχουν θετικό (π.χ. οιστρογόνα) ή αρνητικό (π.χ. θυροξίνη, γλυκοκορτικοειδή) ρόλο στον οστικό μεταβολισμό.
Παθογένεια οστεοπόρωσης
Μείωση της οστικής μάζας μπορεί να προκύψει από: α) αποτυχία επίτευξης επαρκούς μέγιστης οστικής μάζας (που αποκτάται ώς την ηλικία των 30 ετών), β) αυξημένη οστική αποδόμηση, γ) μειωμένη οστική σύνθεση στην ενήλικη ζωή. Στην οστεοπόρωση συμμετέχουν και οι τρεις αυτοί μηχανισμοί. Για την εκδήλωση της οστεοπόρωσης ευθύνονται τόσο γενετικοί όσο και περιβαλλοντικοί παράγοντες. Ετσι, έχουν εντοπιστεί γενετικές συσχετίσεις (π.χ. πολυμορφισμοί του γονιδίου του υποδοχέα της vit D, του BNP-2 κ.ά). Επίσης η επαρκής πρόσληψη ασβεστίου και η κατάλληλη άσκηση φαίνεται να είναι σημαντικοί παράγοντες.
Επιδημιολογία
Παρ' ότι με την πάροδο του χρόνου ο ρυθμός οστικής αποδόμησης τείνει να αυξάνεται και ο ρυθμός οστικής σύνθεσης τείνει να μειώνεται, η οστεοπόρωση δεν είναι αναπόφευκτη συνέπεια της ηλικίας και η επίπτωσή της ποικίλλει ευρέως μεταξύ ομηλίκων. Σε κάθε περίπτωση, μετά την ηλικία των 50 η οστεοπόρωση αποτελεί ένα κοινωνικό πρόβλημα. Ετσι, στα 50 ο κίνδυνος οστεοπόρωσης είναι 1:2 στις γυναίκες, αλλά 1:5 στους άνδρες. Στις ΗΠΑ επηρεάζει 10 εκατ. άτομα (8 εκατ. γυναίκες και 2 εκατ. άνδρες), ενώ άλλα 34 εκατ. γυναίκες στον κόσμο έχουν χαμηλή οστική μάζα. Γενικότερα, 200 εκατ. γυναίκες στον κόσμο έχουν οστεοπόρωση. Ακόμη περί το 20% των ασθενών με κατάγματα ισχίου πεθαίνουν σε 1 χρόνο. Κάθε 30 δευτερόλεπτα 1 στους 8 πολίτες χωρών της Ευρωπαϊκής Ενωσης υφίσταται κάταγμα σπονδυλικής στήλης.
Ταξινόμηση
Η οστεοπόρωση μπορεί να διακριθεί αιτιολογικά σε: α) πρωτοπαθή, που περιλαμβάνει την τύπου Ι (μετεμμηνοπαυσιακή, ηλικίας 51-75 ετών) και την τύπου ΙΙ (γήρατος, ηλικίας >60 ετών) και β) δευτεροπαθή, απότοκη ποικίλων παθήσεων και καταστάσεων.
Παράγοντες κινδύνου στην οστεοπόρωση είναι: η μεγάλη ηλικία, το γυναικείο φύλο, το θετικό οικογενειακό ιστορικό (π.χ. κάταγμα ισχίου σε 1ου βαθμού συγγενή), η μειωμένη κινητικότητα, το κάπνισμα, η κατάχρηση αλκοόλης, φλεγμονώδεις και άλλες καταστάσεις. Ανάμεσά τους συγκαταλέγονται οι εξής: χρόνια ηπατική ή νεφρική νόσος, υπερκορτικολαιμία, υπερπαραθυρεοειδισμός, υπερθυρεοειδισμός, διάφορες κακοήθειες (π.χ. πολλαπλούν μυέλωμα), εντερική δυσαπορρόφηση, ψυχογενής ανορεξία, αγωγή μετά από μεταμόσχευση οργάνων κ.ά.
Ατομα με μείωση ύψους, κύφωση, οστικά άλγη, προηγούμενο κάταγμα, οστεοπενία οφείλουν να εξετάζονται για οστεοπόρωση. Ο αυξημένος κίνδυνος οστεοπόρωσης στις γυναίκες αποδίδεται σε διάφορους λόγους, όπως: α) έχουν μικρότερη μέγιστη οστική μάζα, β) αποδομούν γρηγορότερα οστούν με την ηλικία, γ) χάνουν οστό σε νέα ηλικία (θηλασμός, κύηση), δ) χάνουν απότομα οστική μάζα με την εμμηνόπαυση, ε) ζουν περισσότερο.
Διάγνωση
Επιτυγχάνεται με τον συνδυασμό κλινικών και εργαστηριακών μέσων. Ετσι, από το ιστορικό ανιχνεύονται παράγοντες κινδύνου (π.χ. οικογενειακή επιρρέπεια, τρόπος ζωής, εμμηνόπαυση, υποκείμενα νοσήματα, φάρμακα κ.ά.). Από την κλινική εξέταση διαπιστώνεται, π.χ. απώλεια ύψους, κύφωση, προδιαθέτουσα διάπλαση ή κάταγμα. Ο ακτινολογικός έλεγχος μπορεί να αναδείξει τυχόν κατάγματα. Διάφοροι βιοχημικοί δείκτες στο αίμα και στα ούρα υποδεικνύουν επίπεδα οστικής σύνθεσης (αλκαλική φωσφατάση, οστεοκαλσίνη) ή αποδόμησης (Ca++, φωσφόρος, υδροξυπρολίνη, τελοπεπτίδια ούρων).
Ορμονικοί έλεγχοι (π.χ. ΡTH, θυρεοειδικών ορμονών, κορτιζόλης ούρων κ.ά.) πληροφορούν για τα αίτια της κατάστασης. Πολύ σπάνια απαιτούνται βιοψίες οστού. Πάντα όμως προσδιορίζεται η οστική πυκνότητα με διάφορες μεθόδους [ραδιοϊσότοπα, υπέρηχοι, μαγνητική τομογραφία και ποσοτική τομογραφία (CT)]. Η συνηθέστερη μέθοδος είναι η φωτονιακή απορρόφηση [απλή (SPA), διπλή (DPA) ή διπλή με ακτίνες X (DEXA)]. Με τη βοήθειά της εκτιμάται η οστική πυκνότητα του εξεταζόμενου, είτε ως απόλυτη τιμή (BMD) είτε σε σύγκριση με εκείνη ομοεθνών του ίδιου φύλου, νέας ηλικίας (T-score) ή ίδιας ηλικίας (Z- score).
Η μέθοδος μπορεί να ανιχνεύσει προληπτικά τον κίνδυνο πριν από τη δημιουργία κατάγματος, να παρακολουθήσει αλλαγές κινδύνου με τον χρόνο και να στοιχειοθετήσει μαζί με άλλα μέσα θεραπευτικές παρεμβάσεις. Βάσει του T-score, το αποτέλεσμα της εξέτασης διακρίνεται σε φυσιολογικό (+1 έως -1), οστεοπενία (-1 έως -2,5), οστεοπόρωση (>2,5), σοβαρή οστεοπόρωση (>2,5+ κάταγμα). Η μέτρηση μπορεί να εφαρμοστεί στην οσφύ (ΟΜΣΣ), το ισχίο ή άλλα σημεία (καρπός, αντιβράχιο, πτέρνα κ.ά.).
Θεραπευτική αντιμετώπιση
Ενδείξεις θεραπευτικής αγωγής αποτελούν: α) η ύπαρξη οστεοπόρωσης (T-score >2,5), β) η παρουσία οστεοπορωτικών καταγμάτων, ανεξαρτήτως T-score, γ) η οστεοπενία όταν συνοδεύεται από αυξημένους δείκτες οστικού καταβολισμού, αυξημένους παράγοντες κινδύνου ή προηγηθέν κάταγμα.
Τα μέτρα αντιμετώπισης της οστεοπόρωσης διακρίνονται σε γενικά και ειδικά:
 * Τα γενικά μέτρα περιλαμβάνουν: άσκηση (με αυξημένες αντιστάσεις όπως π.χ. βάρη, κολύμβηση κ.ά.), κατάλληλη διατροφή (π.χ. πλούσια σε ασβέστιο), διόρθωση παραγόντων κινδύνου (κάπνισμα, αλκοόλ), συμπληρώματα διατροφής (π.χ. Ca++ 1.000-1.500mg/ημέρα), vit D (400-800 IU/ημέρα), τα οποία πρέπει να συνοδεύουν όλα τα θεραπευτικά σχήματα. Η ανάγκη χορήγησής τους γίνεται σημαντική, καθώς με την πάροδο του χρόνου συχνά παρατηρείται υποβιταμίνωση D και έλλειψη ασβεστίου στον οργανισμό (από ελλιπή πρόσληψη, δυσαπορρόφηση και μειωμένη έκθεση στον ήλιο).
* Τα γενικά μέτρα περιλαμβάνουν: άσκηση (με αυξημένες αντιστάσεις όπως π.χ. βάρη, κολύμβηση κ.ά.), κατάλληλη διατροφή (π.χ. πλούσια σε ασβέστιο), διόρθωση παραγόντων κινδύνου (κάπνισμα, αλκοόλ), συμπληρώματα διατροφής (π.χ. Ca++ 1.000-1.500mg/ημέρα), vit D (400-800 IU/ημέρα), τα οποία πρέπει να συνοδεύουν όλα τα θεραπευτικά σχήματα. Η ανάγκη χορήγησής τους γίνεται σημαντική, καθώς με την πάροδο του χρόνου συχνά παρατηρείται υποβιταμίνωση D και έλλειψη ασβεστίου στον οργανισμό (από ελλιπή πρόσληψη, δυσαπορρόφηση και μειωμένη έκθεση στον ήλιο).
* Στα ειδικά μέτρα περιλαμβάνονται ποικίλα φάρμακα που, είτε αναστέλλουν την οστική αποδόμηση [π.χ. οιστρογόνα, τιμπολόνη - livial, ραλοξιφαίνη-Evista, καλσιτονίνη, διφωσφονικά (Fosamax, Actonel, Bonviva κ.ά.), αναβολικά στεροειδή, desynab-prolia] είτε διεγείρουν τον σχηματισμό νέου οστού (π.χ. PTH – Forsteo, αναβολικά στεροειδή, Vit D, στρόνδιο – protelos, φθόριο κ.ά.). Η καλσιτονίνη, τα αναβολικά στεροειδή, το στρόνδιο και το φθόριο έχουν παρουσιάσει παρενέργειες και η χρήση τους έχει ατονήσει.
Τα οιστρογόνα αποτελούν εξαιρετική βοήθεια για γυναίκες μετά την εμμηνόπαυση, όχι μόνο για την οστεοπόρωση, αλλά για το πλήθος των θετικών τους στοιχείων (εξάλειψη εξάψεων, ερωτική ζωή, διανόηση, μνήμη, καρδιά, νεότητα). Η ενοχοποίησή τους για αυξημένο κίνδυνο εμφάνισης καρκίνου του μαστού ανέστειλε τελευταία την ευρεία χρήση τους. Ομως, πλέον πρόσφατες μελέτες περιορίζουν αυτόν τον κίνδυνο και τα οιστρογόνα επανέρχονται εκ νέου στο προσκήνιο για καλά επιλεγμένες ασθενείς.
Τα διφωσφονικά έχουν κυριαρχήσει τα τελευταία 20 χρόνια έχοντας δώσει καλά αποτελέσματα. Εχουν παρενέργειες από το πεπτικό και πολύ σπάνια από τα οστά (π.χ. νέκρωση φατνίου) και δεν πρέπει η χρήση τους να ξεπερνά τα 5 χρόνια. Η αυξημένη συνεχώς PTH στο αίμα στον υπερπαραθυρεοειδισμό οδηγεί σε οστεοπόρωση, όμως η χορήγηση της PTH κατά ώσεις, όπως σε ενέσεις, προκαλεί οστική σύνθεση. Το φάρμακο αυτό επιφυλάσσεται για βαριές μορφές οστεοπόρωσης. Πρόσφατα κυκλοφορούν ενέσιμα σκευάσματα, όπως το διφωσφωνικό (Aclasta), που δίνεται μια φορά τον χρόνο, και ένα φάρμακο μιας νέας κατηγορίας, το prolia, που δίδεται 1 φορά κάθε 6 μήνες. Και τα δύο έχουν δείξει καλά αποτελέσματα.
Ομως, η επιλογή του αν κάποιος θα πρέπει να λάβει αγωγή, και με ποια φάρμακα, θα πρέπει για κάθε ασθενή ξεχωριστά να αποφασίζεται από τον αρμόδιο ιατρό. Κύριο ρόλο στην αντιμετώπιση της οστεοπόρωσης έχει ο ενδοκρινολόγος. Kαι άλλες ειδικότητες όμως εμπλέκονται στην αντιμετώπισή της. Ετσι, ο ρόλος του ορθοπεδικού γίνεται σημαντικός, όταν π.χ. υπάρχουν κατάγματα. Σε κάθε περίπτωση, η ιατρική επιζητεί να βοηθήσει έναν ασθενή που υποφέρει από άλγη και κινδυνεύει από κατάγματα.
………………………………………………………………………………………………………………………………………………………………………………………..
* Ο Δ. Ν. Παπαχρήστου είναι αναπλ. καθηγητής ΔΠΘ, ενδοκρινολόγος και παθολόγος-διαβητολόγος, PDF Yale University (ΗΠΑ) και Mc Gill University (Καναδά), διευθυντής Ενδοκρινολογικής Κλινικής Νοσοκομείο «Μετροπόλιταν», σύμβουλος Ωνάσειου Καρδιοχειρουργικού Κέντρου
Σύνδεσμος άρθρου : http://archive.efsyn.gr/?p=202724
Πατήστε ΕΔΩ για να εκτυπώσετε