Ο σακχαρώδης διαβήτης είναι μια χρόνια και σοβαρή πάθηση που μπορεί να προσβάλει τα περισσότερα και ζωτικότερα όργανα του σώματος και οφείλεται στον διαταραγμένο μεταβολισμό της γλυκόζης
Του Δημήτρη Ν. Παπαχρήστου*
Τι είναι το «σάκχαρο» και πώς αντιμετωπίζεται
 Η παθολογική αύξηση του σακχάρου στο αίμα (υπεργλυκαιμία) είναι ο χαρακτηριστικός δείκτης μιας πάθησης που ονομάζεται Σακχαρώδης Διαβήτης (Σ.Δ.), όνομα που έδωσε ο Αρεταίος ο Καππαδόκης (2ος αι. μ.Χ.) για την αθρόα διάβαση γλυκών ούρων από τον νεφρό του ασθενούς.
Η παθολογική αύξηση του σακχάρου στο αίμα (υπεργλυκαιμία) είναι ο χαρακτηριστικός δείκτης μιας πάθησης που ονομάζεται Σακχαρώδης Διαβήτης (Σ.Δ.), όνομα που έδωσε ο Αρεταίος ο Καππαδόκης (2ος αι. μ.Χ.) για την αθρόα διάβαση γλυκών ούρων από τον νεφρό του ασθενούς.
Πρόκειται για χρόνια και σοβαρή πάθηση καθώς δύναται να προσβάλει τα περισσότερα και ζωτικότερα όργανα του σώματος, μεταξύ των οποίων την καρδιά και τα αγγεία, τους νεφρούς, τους οφθαλμούς, το κεντρικό και περιφερικό νευρικό σύστημα. Πυρήνας της πάθησης ο διαταραγμένος μεταβολισμός της γλυκόζης, απότοκος της σχετικής ή απόλυτης ένδειας ινσουλίνης. Η πάθηση είναι συχνή και υπολογίζεται ότι περίπου 800.000 Ελληνες είναι διαβητικοί.
Διάγνωση
Η διάγνωση της νόσου τεκμηριώνεται από την αύξηση της στάθμης γλυκόζης στο αίμα άνω των 126 mg/dl επί νηστείας ή άνω των 200 mg/dl σε τυχαία μέτρηση. Σάκχαρα νηστείας από 100 mg/dl – 125 mg/dl απαιτούν διευκρίνιση, με δοκιμασία ανοχής στη γλυκόζη (ΔΑΓ).
Μεταβολισμός γλυκόζης
Η γλυκόζη οξειδούμενη αποτελεί κύρια πηγή ενέργειας για τα περισσότερα κύτταρα, στα οποία εισέρχεται με τη δράση της ινσουλίνης. Λεπτοί μηχανισμοί εξασφαλίζουν τη σταθερότητα στη στάθμη γλυκόζης στο αίμα σε διάφορες συνθήκες (ομοιόσταση γλυκόζης).
Ετσι, π.χ. επί νηστείας, το σάκχαρο του αίματος δεν πέφτει, καθώς το αποθηκευμένο στο ήπαρ γλυκογόνο διασπάται, απελευθερώνοντας στο αίμα γλυκόζη. Η έξοδος γλυκόζης από το ήπαρ ρυθμίζεται από ορμόνες (κατεχολαμίνες, γλυκαγόνη και γλυκοκορτικοειδή). Επίσης, έπειτα από ένα μεγάλο γεύμα, το σάκχαρο στο αίμα δεν ανεβαίνει υπερβολικά, καθώς εκκρίνεται ινσουλίνη από το πάγκρεας. Με τη δράση της αναστέλλεται η έξοδος γλυκόζης από το ήπαρ και προάγεται είσοδος της κυκλοφορούσας γλυκόζης στους μύες και τον λιπώδη ιστό για να αποδώσει ενέργεια. Οταν η έκκριση ινσουλίνης δεν είναι αρκετή ή η δράση της δεν είναι επαρκής προκαλείται Σ.Δ..
Διακρίνεται σε δύο κυρίως τύπους:
➊ Ο τύπος Ι, που συνιστά λιγότερο από το 10% των περιπτώσεων Σ.Δ., παρουσιάζεται συνήθως σε νεαρή ηλικία και προκαλείται από την αυτοάνοση καταστροφή των β κυττάρων του παγκρεατικού νησιδίου. Εκδηλώνεται με υψηλές στάθμες σακχάρου στο αίμα και οι ασθενείς μπορεί να αναπτύξουν «διαβητική οξέωση», καθώς τα περιφερικά κύτταρα στα οποία δεν εισέρχεται γλυκόζη χρησιμοποιούν ως πηγή ενέργειας την οξείδωση λιπαρών οξέων.
➋ Ο τύπος ΙΙ αφορά την πλειονότητα των περιπτώσεων Σ.Δ. και συνήθως παρουσιάζεται στη μέση ηλικία. Στον Σ.Δ. ΙΙ παράγεται ινσουλίνη, παρατηρούνται όμως προβλήματα τόσο στην έκκριση (σχετική ένδεια) όσο και στη δράση της. Δηλαδή είναι ανεπαρκής τόσο στο να αναστέλλει την έξοδο γλυκόζης από το ήπαρ όσο και στο να προάγει την κατανάλωση γλυκόζης στους περιφερικούς ιστούς (ινσουλινική αντοχή – ΙΑ). Αποτέλεσμα είναι η υπεργλυχαιμία που επιτείνει την ΙΑ. Ο Σ.Δ. ΙΙ συχνά (90%) συνοδεύεται από παχυσαρκία και σε αρκετές περιπτώσεις από υπέρταση, δυσλιπιδαιμία, υπερουριχαιμία που μαζί αναφέρονται ως «μεταβολικό σύνδρομο».
Κλινική εικόνα
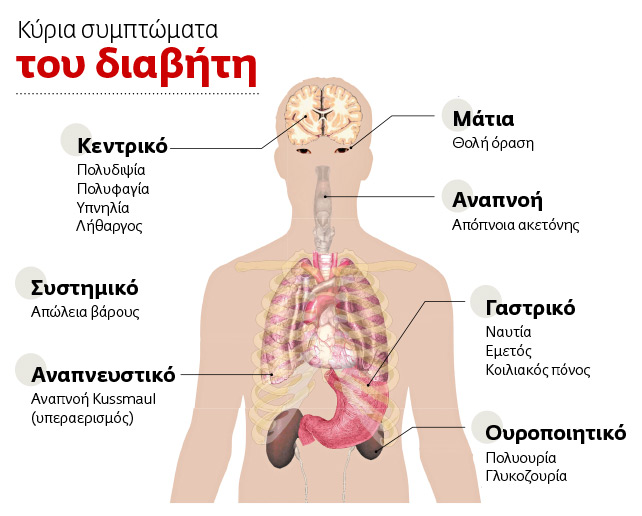
Τα συνηθέστερα συμπτώματα είναι: πολυουρία, δίψα, απώλεια βάρους, υπερφαγία, καταβολή δυνάμεων. Συχνές είναι οι λοιμώξεις από το γεννητικό και το ουροποιητικό σύστημα. Αρκετοί όμως διαβητικοί ΙΙ δεν παρουσιάζουν συμπτώματα για χρόνια και συχνά παραμένουν αδιάγνωστοι. Εντονες είναι οι εκδηλώσεις όταν εμφανιστεί διαβητική κετοξέωση που μπορεί να οδηγήσει σε κώμα ή ακόμη και θάνατο αν δεν αντιμετωπιστεί κατάλληλα.
Επιπλοκές
Αν δεν αντιμετωπιστεί κατάλληλα ο Σ.Δ., οδηγεί σε επιπλοκές. Οι όψιμες επιπλοκές του Σ.Δ. αφορούν κυρίως τις βλάβες αγγείων και νεύρων.
Τα καρδιακά συμβάματα στους διαβητικούς είναι συχνότερα και πλέον καταστροφικά. Τα αγγεία των κάτω άκρων αποφράσσονται, οδηγώντας σε διαλείπουσα χωλότητα ή ακόμη ακρωτηριασμό.
Η μικροαγγειοπάθεια του Σ.Δ. κυρίως εκδηλώνεται στον οφθαλμό και στους νεφρούς. Ο Σ.Δ. αποτελεί πρώτη σε συχνότητα αιτία φυσικής τύφλωσης (αμφιβληστροειδοπάθεια, καταρράκτης). Οι νεφροί υφίστανται σπειραματοσκλήρυνση, που αρχικά εκδηλώνεται ως μικροαλβουμινουρία και μπορεί προοδευτικά να οδηγήσει σε νεφρική ανεπάρκεια.
Το νευρικό σύστημα προσβάλλεται συνολικά (διαβητική νευροπάθεια).
Συχνή είναι η διαταραχή στύσης στους διαβητικούς και τα διαβητικά έλκη στα πόδια. Η έγκαιρη και ορθή αντιμετώπιση του Σ.Δ. δύναται να αποτρέψει ή να αναστείλει την εξέλιξη των περισσοτέρων επιπλοκών.
* Ο Δημήτρης Ν. Παπαχρήστου είναι αν. καθηγητής Ιατρικής ΔΠΘ, ενδοκρινολόγος και παθολόγος/διαβητολόγος, PDF Yale Univ (USA) και Mc Gill (CANADA), διευθυντής της Ενδοκρινολογικής Κλινικής του Θεραπευτηρίου Metropolitan και σύμβουλος του Ωνασείου Καρδιοχειρουργικού Κέντρου
………………………………………………………………………………………………………………………………………………………………………………………………..
Αντιμετώπιση
Απαιτείται η συντονισμένη προσπάθεια του ασθενούς (και των οικείων του) και του αρμόδιου ιατρού. Η φροντίδα συνίσταται σε:
➊ Εκπαίδευση του διαβητικού στην αντίληψη της νόσου του, στον αυτοέλεγχό του με μετρήσεις σακχάρου και στην παρακολούθηση ενός τρόπου ζωής με διαιτητικούς κανόνες, γυμναστική, ιατρικές και εργαστηριακές εξετάσεις (π.χ. της Γλυκοζυλιωμένης Hb (Α1C), ενός σημαντικού δείκτη ρύθμισης) σε τακτά διαστήματα (3–4 μηνών) και εγρήγορσή του για υπογλυκαιμία ή υπεργλυκαιμία.
➋ Δίαιτα, που πρέπει να έχει:
• Κατανάλωση τόσων θερμίδων ώστε το βάρος να πλησιάσει προοδευτικά στο ιδεώδες. Π.χ. Απώλεια 5% του βάρους ενός παχύσαρκου με Σ.Δ. ΙΙ αναστρέφει το 80% του μεταβολικού προβλήματος.
• Κατανομή σε πολλά και μικρά (ανά 3 ώρες) γεύματα
• Σύσταση: 50% υδατάνθρακες, 20% πρωτεΐνη και 30% λίπος
• Συγκεκριμένες (ζυγισμένες) ποσότητες
• Αφθονες (30 – 40 g/ημέρα) φυτικές ίνες.
• Αποφυγή ζάχαρης και γλυκών και περιορισμό οινοπνεύματος
➌ Ασκηση, που πρέπει να ΄ναι καθημερινή, π.χ. 4 χιλιόμετρα περπάτημα σε μία ώρα ισοδυναμούν με αρκετές μονάδες ινσουλίνης.
➍ Αντιμετώπιση συνυπαρχουσών καταστάσεων επίσης επικίνδυνων για καρδιαγγειακή νόσο (διακοπή καπνίσματος, έλεγχος χοληστερίνης, υπέρτασης κ.λπ.).
➎ Χορήγηση ινσουλίνης
Η χορήγηση ινσουλίνης αποτελεί την ενδεδειγμένη αγωγή για όλες τις περιπτώσεις Σ.Δ. Ι ενώ στον Σ.Δ. ΙΙ χρησιμοποιείται μόνο όταν αστοχήσουν τα άλλα μέσα ή σε έκτακτες συνθήκες (π.χ. χειρουργείο). Τα σκευάσματα ινσουλίνης διακρίνονται σε ταχείας, μέσης και μακράς δράσης.
➏ Χορήγηση αντιδιαβητικών φαρμάκων. Αυτά είναι ποικίλα και δρουν:
• στην αύξηση της έκκρισης ινσουλίνης (π.χ. σουλφονυλουρίες)
• στην αντιστροφή της ΙΑ (π.χ. μετφορμίνη, γλιταζόνες)
• στη μείωση της απορρόφησης υδατανθράκων (π.χ. ακαρβόζη)
• στην ενίσχυση της έκκρισης ινσουλίνης (όπως πολλαπλασιαστές της δράσης του GLP – 1)
• και πλέον πρόσφατα στην ενίσχυση της γλυκοζουρίας.
Ετσι ποικίλα σχήματα ινσουλίνης, σε συνδυασμό με δίαιτα αποτελούν τη βάση αντιμετώπισης του Σ.Δ. Ι. Σε μερικές περιπτώσεις εγκαθίστανται αντλίες ινσουλίνης. Στον Σ.Δ. ΙΙ η δίαιτα και η άσκηση αποτελούν το 85% της προσπάθειας ενώ το υπόλοιπο καλύπτουν τα φάρμακα και η ινσουλίνη. Ομως, η ρύθμιση του Σ.Δ. ποτέ δεν είναι τέλεια. Φορητό τεχνητό πάγκρεας, μεταμόσχευση νησιδίων, ή β κυττάρων ή γενετικά τροποποιημένων β κυττάρων είναι μόνο μερικές από τις πειραματικές προσεγγίσεις που υπόσχονται ένα καλύτερο μέλλον.